
O termo "lesão no colo do útero" é bastante abrangente e pode se referir a uma vasta gama de alterações, desde condições benignas e comuns, que não representam risco significativo, até as mais sérias, como as precursoras do câncer, que exigem atenção e tratamento.
Conhecer as lesões mais comuns do colo do útero ajuda a desmistificar o diagnóstico e a compreender a importância do acompanhamento médico:
Neoplasias Intraepiteliais Cervicais (NICs):
São alterações nas células que revestem o colo do útero, quase que invariavelmente causadas pela infecção persistente pelo Papilomavírus Humano (HPV), especialmente os tipos de alto risco oncogênico (como HPV 16 e 18). Elas variam em gravidade, representando um espectro contínuo de progressão:
NIC 1 (lesão de baixo grau): Corresponde a uma alteração celular leve, que regride espontaneamente em até 60-70% dos casos, sem necessidade de tratamento, apenas acompanhamento.
NIC 2 (lesão de alto grau): Corresponde a alterações moderadas.
NIC 3 (alto grau): Representa uma alteração mais grave que afeta praticamente toda a superfície do epitélio. Isso pode parecer assustador, mas é importante saber que essas alterações ainda estão restritas ao epitélio e não invadiram o tecido mais profundo.
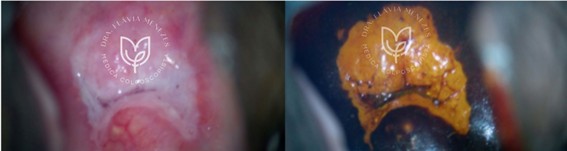
Pólipos Cervicais:
São formações benignas e geralmente pequenas, que sobressaem da superfície do colo do útero.
Embora sejam inofensivos, podem causar sangramento vaginal anormal (principalmente após o ato sexual ou entre os períodos menstruais) ou corrimento mucoide. São facilmente removíveis em consultório, por um procedimento simples.
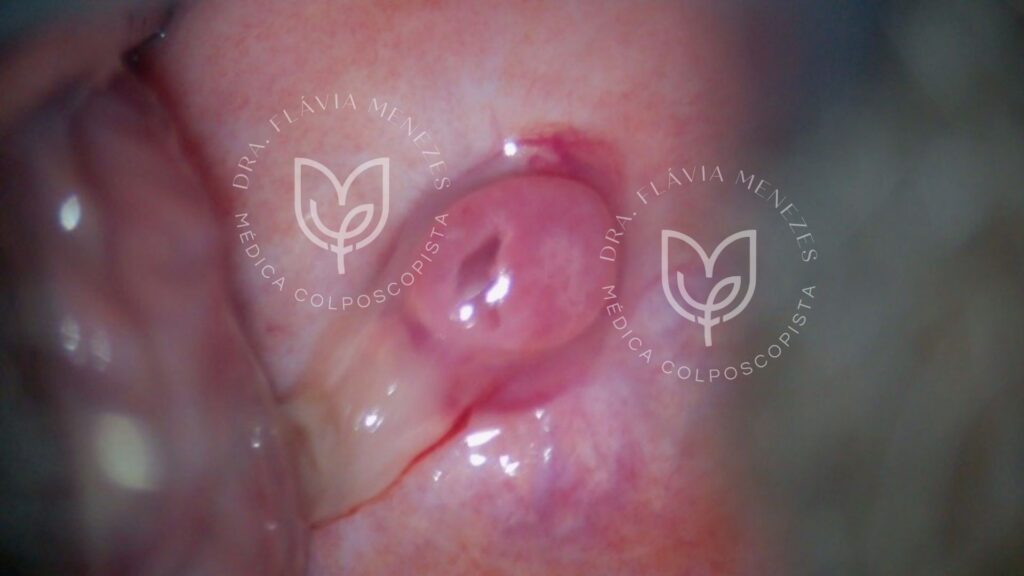
Cistos de Naboth
São lesões benignas que se desenvolvem na superfície do colo do útero. Eles são formados quando as glândulas cervicais, que normalmente secretam muco, ficam bloqueadas e o muco se acumula, formando pequenos cistos. São extremamente comuns, geralmente assintomáticos, não requerem tratamento e são um achado frequente em exames ginecológicos de rotina.
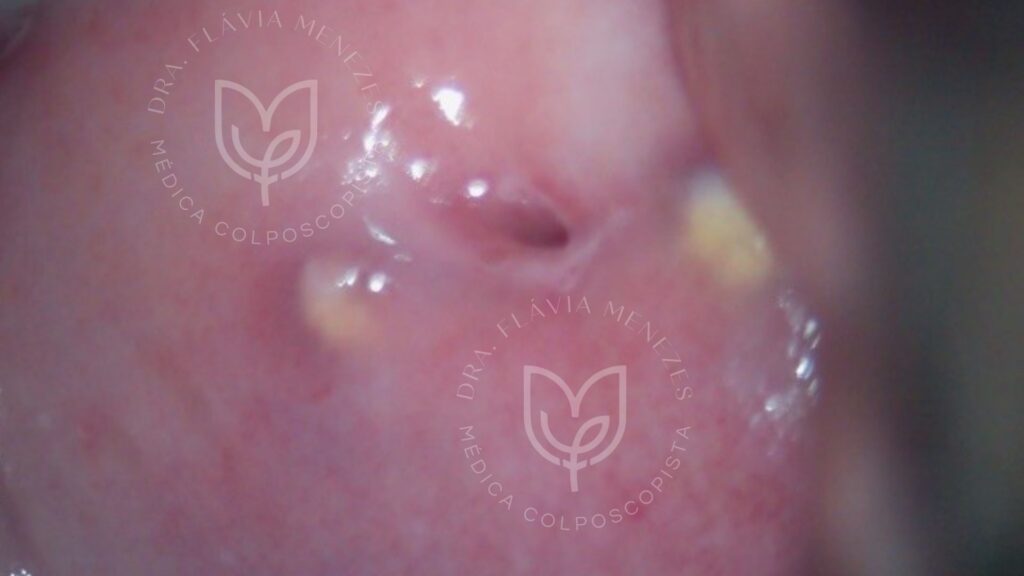
Ectrópio Cervical (ou Eversão Glandular):
Não é uma lesão propriamente dita, mas uma condição fisiológica benigna onde o tecido glandular que normalmente reveste o canal endocervical (canal por onde sai o bebê e a menstruação) se estende para a parte externa do colo, chamada de ectocérvice.
É comum em adolescentes, gestantes e usuárias de contraceptivos hormonais, devido a influências hormonais que causam a exteriorização do tecido glandular.
Pode causar aumento do corrimento vaginal (mucoide e claro) ou sangramento leve após o contato sexual, pois o tecido glandular é mais delicado e vascularizado.
Raramente necessita de tratamento, a menos que os sintomas sejam muito incômodos.
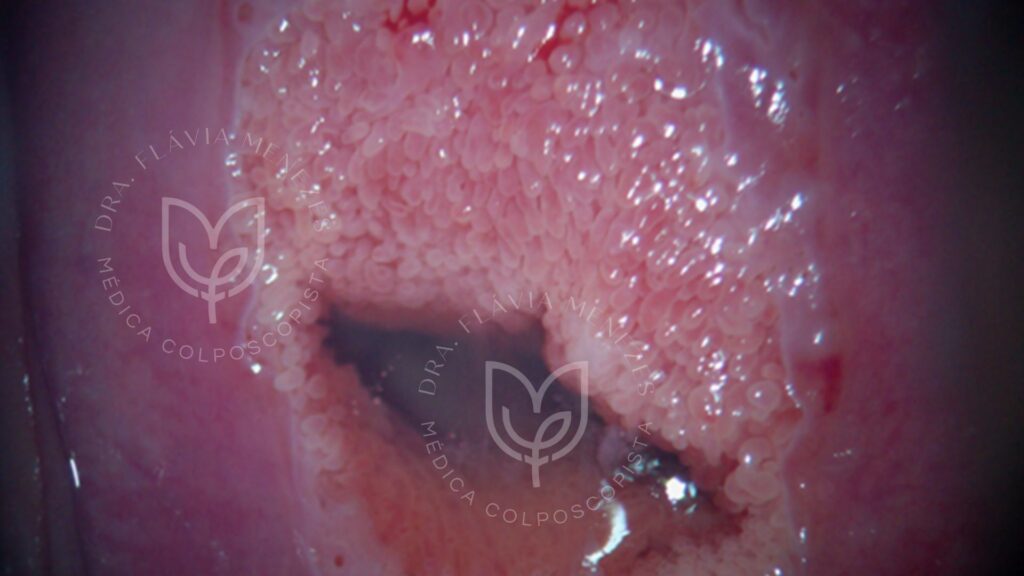
Condilomas (Verrugas Genitais):
Também causados pelo HPV, mas geralmente por tipos de baixo risco oncogênico (como HPV 6 e 11). São verrugas que podem aparecer na vulva, vagina, ânus e, ocasionalmente, no colo do útero.
No colo do útero, os condilomas podem ser visíveis como pequenas protuberâncias ou formações em "couve-flor" ou, em alguns casos, podem ser planos. Eles podem ser detectados durante o exame ginecológico ou colposcopia. Condiloma de colo do útero não é câncer.
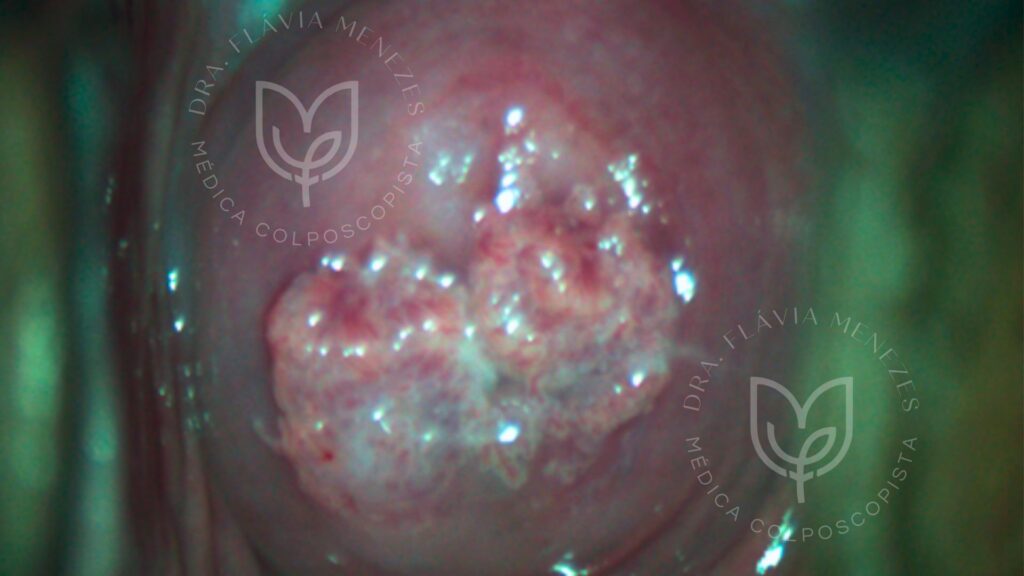
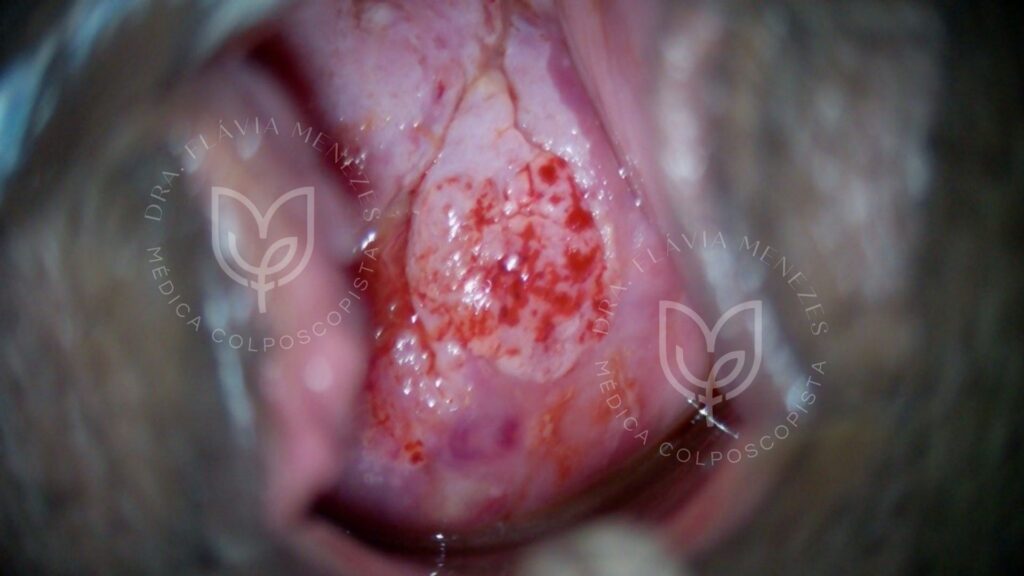
Câncer de Colo do Útero:
É a lesão mais grave, onde as células anormais (geralmente originadas de lesões de alto grau por HPV) se tornam malignas e invadem os tecidos adjacentes.
É um tipo de câncer que se desenvolve lentamente, o que o torna altamente prevenível através da detecção e tratamento das lesões precursoras (NICs). Mais de 90% dos cânceres de colo do útero são causados pelo HPV persistente.
Compreender os vários tipos de lesões no colo do útero, das mais simples às que podem preceder o câncer, reforça a importância da vigilância contínua.
É por isso que exames ginecológicos de rotina, como o PCR para HPV e o Papanicolau, e o acompanhamento médico são indispensáveis. Eles permitem a detecção precoce e um tratamento eficaz, prevenindo a progressão de quadros mais sérios e promovendo a saúde cervical da mulher.
A importância do exame de colposcopia, tão pouco conhecido pelas mulheres e homens, é avaliar, diagnosticar e definir a conduta médica das lesões causadas pelo HPV.
Agende seu exame de colposcopia com a Dra. Flávia Menezes. Ela é experiente na área e vai te ajudar com todas as explicações e esclarecimentos.
Artigo por Dra. Flávia Menezes (CRM RJ: 62429-2 / RQE: 51496) – Ginecologista com qualificação em patologias do trato genital inferior e colposcopia (2009).
Fontes Consultadas (Bibliografia):
1. Instituto Nacional de Câncer José Alencar Gomes da Silva. Estimativa 2020: incidência de câncer no Brasil / Instituto Nacional de Câncer. José Alencar Gomes da Silva. – Rio de Janeiro: INCA, 2019.
2. Apgar B., Colposcopia: Princípios e Práticas. Atlas e Texto. Segunda edição. Capítulo 7. 129-158
3. FEBRASGO – Manual de Orientação em Trato Genital Inferior e Colposcopia. 2010
4. Mayeaux. Tratado & Atlas – Colposcopia Moderna. ASCCP. Capítulo 7. 129-159